Traumatismul splinei
Un organ friabil, fragil și extrem de vascular, splina este în mod normal situată adânc sub cupola diafragmatică stângă și protejată de ultimele coaste stângi.
Într-o stare patologică, ca și în cazul malariei cronice, splina, mărită și cântărită (greutate normală: 150 până la 200 g) este expusă în special riscului de contuzie în timpul unei căderi sau a unui traumatism.
I. Introducere
Splina ruptă poate duce la grave hemoragia intraperitoneală care trebuie să fie știu cum să puneți diagnosticul foarte repede. Splenectomia (îndepărtarea splinei) a fost, până acum, cea mai frecventă procedură de salvare de urgență.
Cu toate acestea, splina are un rol hematologic și imunologic important. Pacienții splenectomizați prezintă un risc crescut de infecții grave, rare, dar uneori copleșitoare. Din acest motiv, astăzi încercăm să avem o atitudine mai puțin radicală:
- Unele răni sunt minime și sângerarea poate dispărea singură, fără a fi nevoie de intervenție chirurgicală.
- În alte cazuri, prin operare, este posibil să se realizeze hemostaza în timp ce se păstrează splina. Acest tratament conservator este cu siguranță cel mai bun, atunci când este posibil.
Din păcate, nu este întotdeauna atât de simplu, departe de el. Splina ruptă apare tot mai des în timpul accidentelor rutiere. Este apoi un politraumatism și diagnosticul de ruptură a splinei poate fi dificil, mascat la început de alte leziuni.
În plus, condițiile materiale locale sunt adesea precare: banca de sânge lipsește, anestezia este rudimentară, experiența chirurgului (sau a medicului izolat) este uneori insuficientă pentru a face față leziunilor complexe. Nu ar trebui să subestimăm aceste dificultăți materiale care riscă să transforme o simplă splenectomie într-o aventură periculoasă. !
Contuziile splinei apar mai ales la copii și adolescenți și adulți cu vârsta cuprinsă între treizeci și patruzeci de ani, mai des la bărbați. Acestea sunt cel mai adesea traume contondente (contuzii) în urma accidentelor rutiere (mașini, motociclete, biciclete sau accidente pietonale răsturnate), uneori bătăi cu lovituri pe abdomen sau chiar o cădere ". Un loc înalt sau într-un context de război: răni prin împușcare care afectează hipocondrul stâng, dar și explozii cu bombe sau rachete, prin efect de explozie sau de șrapnel.
După ce am analizat diferitele tipuri de leziuni observate, vom studia acțiunile care trebuie întreprinse pentru fiecare tabel întâlnit și în funcție de mijloacele tehnice disponibile la fața locului.
El. Leziuni anatomice
1. Leziunile splinei
Ele sunt foarte variabile ca severitate.
a) Rana splinei
- Plagă superficială mică sau decapsulare, prin ruperea unei franjuri de oment sau aderență peritoneală.
- Plagă parenchimatoasă, simplă și liniară sau dimpotrivă complexă și înstelată, mai mult sau mai puțin profundă (figura 1).
- Rana hilului splinei cu leziune sau dezinserție a arterei sau venei, adesea cu o plagă parenchimatoasă asociată.
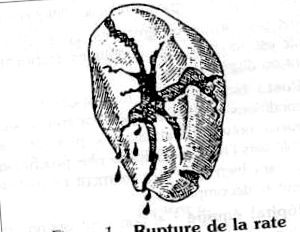
Aceste trei tipuri de plăgi pot duce la hemoragie intraabdominală bruscă sau, dimpotrivă, formează inițial un hematom perisplenic limitat. Acest hematom poate duce la hemostază spontană sau poate continua să sângereze liniștit.
b) Hematom subcapsular
Este o contuzie a splinei cu formarea unui hematom fără ruperea capsulei splenice.
- Consecință (figura 2): acest hematom aflat sub tensiune, se poate rupe după câteva zile (de la una la zece), având ca rezultat întârzierea hemoragiei intra-abdominale.
2. Leziuni asociate
Sunt frecvente și ar trebui să le căutăm întotdeauna la examinarea acestor răniți:
Traumatism toracic, cu fractură a ultimelor coaste stângi, hemotorax.
III. A te comporta
1. La sosire
Persoana vătămată trebuie examinată metodic și complet pentru a specifica:
- natura traumei, punctul de impact, timpul scurs de la accident;
- primele simptome: durere, sincopă, vărsături;
- puls, tensiune arterială, colorare conjunctivală, respirație;
- starea abdomenului prin palpare blândă
- starea toracelui, membrelor, coloanei vertebrale, craniului;
- starea rinichilor (palparea foselor lombare, examinarea urinei dacă este necesar prin sondare).
2. Primul ajutor
Resuscitarea trebuie începută imediat pentru acest pacient, al cărui șoc mai mult sau mai puțin franc se poate datora altor leziuni. Asigurați o respirație eficientă, începeți o perfuzie (soluție salină izotonică, Plasmion®, sânge izogrup dacă este posibil și dacă semnele clinice ale hemoragiei sunt marcate), imobilizați fracturile (tracțiune, atelă).
Din acest moment, cifrele pulsului, tensiunii arteriale, respirației, diurezei vor fi notate oră cu oră pe o foaie de monitorizare. Într-adevăr, acțiunea care trebuie întreprinsă va depinde de evoluția după acești parametri.
3. Diferite situații posibile
Primul caz: hemoragie intraabdominală bruscă
Aici, imaginea hemoragiei intraperitoneale este clară, iar ruptura splinei este puternic suspectată. În ciuda resuscitării, pulsul se accelerează, devine mic, slab, se rotește; tensiunea este scăzută și ciupită; rănitul este palid, însetat și extremitățile sale reci. Abdomenul este tensionat, dureros cu urme de contuzie a hipocondrului stâng (echimoză, fractură a coastei), o apărare la acest nivel cu durere care iradiază către umărul stâng și matitatea flancului (la percuție). Această persoană rănită trebuie să fie operată urgent, cel mai bine este să poată opera la fața locului.
Un posibil transfer poate fi conceput doar pe distanțe scurte (mai puțin de una sau două ore) și medicalizat (răniții fiind resuscitați și monitorizați în timpul transportului de către o asistentă sau un medic cu experiență).
Al doilea caz: politraumatizat rănit
Atunci când există mai multe leziuni severe (fracturi etc.), originea unei hemoragii neexternalizate poate să nu fie clară. Pentru a demonstra sângerări intraperitoneale, putem efectua apoi o spălare prin puncție a peritoneului (vezi caseta). Dacă acest test este clar pozitiv, ar trebui planificată o laparotomie de urgență.
Al treilea caz: hemoragie progresivă
Uneori sângerarea este progresivă și pentru o zi sau două semnele clinice sunt slabe. Următoarele semne ar trebui să dea alarma:
- hipertermie ușoară;
- tulburare de tranzit, constipație, diaree, greață;
- durere vagă de la hipocondrul stâng care radiază spre umărul stâng (cel mai bine se vede după ridicarea picioarelor patului);
- anemie, subicter, hipotensiune;
impasto la palparea hipocondrului stâng;
În aceste forme progresive, acțiunea care trebuie întreprinsă depinde de condițiile tehnice disponibile:
- Post izolat: dacă nu aveți condițiile necesare pentru a opera, este mai bine să planificați evacuarea cât mai curând posibil la cel mai apropiat spital echipat, știind foarte bine că pacientul se poate decompensa oricând.
- Spital echipat: dacă putem opera la fața locului, trebuie să ținem răniții sub observație și odihnă strictă, în spital:
- uneori totul se îmbunătățește treptat, hemostaza are loc singură și se poate evita o laparotomie (acest accidentat va trebui să fie foarte atent și să evite orice traumatism timp de câteva săptămâni);
- în altă parte, simptomele persistă sau se înrăutățesc și este necesar să se rezolve pentru a opera.
Al patrulea caz: rupturi „în două etape”.
Trebuie să cunoaștem riscul de rupturi în două etape ale hematoamelor subcapsulare ale splinei (vezi Figura 2); se rup după o perioadă de tăcere clinică de până la zece zile. Prin urmare, acești pacienți trebuie să fie ținuți în repaus și sub supraveghere în această perioadă pentru a evita orice accidente, în special la copiii cu splină patologică.
4. Tratament
Chiar dacă pacientul ar trebui plasat, dacă este posibil, într-o secție chirurgicală, tratamentul nu trebuie limitat la singurul tratament chirurgical.
De urgență, trebuie începută reanimarea adaptată la starea persoanei vătămate: abord venos periferic de calibru bun, perfuzie de soluție salină și macromolecule, transfuzie de sânge izogrup dacă este posibil, tratamentul leziunilor asociate, analgezice (paracetamol).
Când este necesar prin hemoragie intraabdominală, operațiunea are două obiective:
Efectuați splenectomie sau hemostază a leziunilor splenice.
Mediana este incizia care se va adapta la toate leziunile (figura 3)
După evacuarea hemoperitoneului, mergem la splină, leziunile cărora le evaluăm prin inspecție și prin palparea feței diafragmatice a splinei cu mâna pentru a localiza lacrimile. În cazuri favorabile (o dată la patru), rănile nu sunt foarte importante, este posibil să se mobilizeze și suture splina fără dificultate, dacă este necesar folosind diversele metode locale de hemostază disponibile (plasă vicrilă, lipici etc.). Hemostaza ar trebui să fie perfectă.
În celelalte cazuri (trei din patru), va trebui efectuată o splenectomie. Ușor și rapid atunci când pediculul splenic este lung și splina suficient de mobilă pentru a se lăsa exteriorizată (vezi manualele tehnice), splenectomia poate fi mai delicată atunci când splina este mare sau aderentă la diafragmă.
După această splenectomie, va fi necesar să se verifice cu atenție și sistematic celelalte viscere și să se trateze orice leziuni asociate (plagă a ficatului, mezenter, colon etc.), care ar fi foarte grav de ignorat.
Apoi este necesar să se perfecționeze hemostaza compartimentului splenic și să se plaseze un canal de scurgere (tubular, nr. 30) în compartimentul splenic.
Avertizare ! Această intervenție poate fi dificilă, chiar periculoasă pentru cei care nu sunt familiarizați cu operația, mai ales dacă condițiile materiale sunt precare (anestezie, ajutor, aspirator, sânge, lumină). Din cauza acestor cazuri dificile, întotdeauna imprevizibile, este necesar să știm să fim foarte atenți și riguroși în decizia de a opera. Acum știm că un anumit număr de cazuri (25%) se pot îmbunătăți spontan, nu trebuie uitat.
În postoperator, este necesar să se monitorizeze curbele pulsului, tensiunea, diureza, drenajul: cantitatea zilnică; mobilizați scurgerea din a doua zi, mențineți perfuzia până la reluarea tranzitului (a doua, a treia zi), asigurați prevenirea malariei și a tratamentului cu antibiotice (Penicilina G).
De asemenea, ar trebui să căutați complicații:
- Reluarea sângerării: scăderea tensiunii arteriale, sângele roșu prin drenaj: este necesar să se redeschidă rapid pentru a finaliza hemostaza.
- Abces subfrenic: febră, stare generală precară, durere sau durere, descărcare purulentă din dren.
De asemenea, este necesar să re-operați, adesea printr-o abordare laterală, pentru a spăla abundent și a se scurge. Va fi deosebit de important să se asigure hrănirea acestor răniți subnutriți, pentru a ajuta la recuperarea lor.
Ulterior, vaccinarea (Pneumovax) și profilaxia pe termen lung a penicilinei sunt recomandate pacienților splenectomizați (în special copiii) pentru a preveni complicațiile infecțioase.
Dezvoltare și sănătate, nr. 158, aprilie 2002
Acest site respectă principiile cartei HONcode.
Verifică aici.
- D; dezvoltare și sănătate; Diagnostic de un an; firimit de deficit de fier
- D; dezvoltare și sănătate; Arta hipertensiunii; rielle adult
- D; dezvoltare și sănătate; Conduce; stai în fața unui prot; inurie
- D; dezvoltare și sănătate; Cristale urinare
- D; dezvoltare și sănătate; Otravire la copii