Flebită (tromboză venoasă)
Flebita sau tromboza venoasă este prezența unui tromb (cheag de sânge) care se formează într-o venă. Afectează membrul inferior și poate fi depus fie într-o venă superficială (flebită superficială), fie într-o venă profundă (flebită profundă).
Condițiile superficiale sunt de obicei benigne, dar flebita profundă poate provoca complicații grave, cum ar fi embolia pulmonară (PE).
În Franța există între 50.000 și 100.000 de cazuri de flebită pe an. Aceștia sunt responsabili pentru aproape 40.000 de embolii pulmonare în fiecare an.
Două tipuri de flebită
Rețeaua venoasă a membrelor inferioare include o rețea profundă și o rețea superficială. Rețeaua profundă trece în mușchi și scurge sângele sărac în oxigen către inimă. Această rețea corespunde cu 90% din venele membrelor inferioare. Rolul principal al rețelei superficiale este de a hrăni pielea. Este adesea locul varicelor. Este o rețea calificată ca secundară care apoi curge în rețeaua adâncă la nivelul spatelui genunchiului sau la nivelul inghinei.
Flebită superficială
flebită superficială sau tromboza venoasă superficială se caracterizează prin prezența unui tromb într-o venă superficială. Această condiție este adesea numită paraflebită sau periflebită. Este aproape întotdeauna benign, dar se poate complica dacă câștigă o rețea profundă.
Riscul apariției emboliei pulmonare este scăzut după paraflebită. Cu toate acestea, este adesea cauza simptomelor dermatologice locale, inclusiv ulcerului varicos (pierderea substanței pielii pe o zonă mai mult sau mai puțin extinsă corespunzătoare teritoriului care nu mai primește sânge).
Se estimează că 250.000 de cazuri de paraflebită în fiecare an în Franța.
Flebită profundă
Când cheagul este adăpostit în rețeaua venoasă profundă, se numește flebită profundă sau tromboză venoasă profundă (TVP). Este mult mai gravă decât paraflebita, deoarece cheagul se poate desprinde cu ușurință de peretele venos și se poate deplasa către arterele pulmonare, provocând embolie pulmonară.
Factori care favorizează tromboza
Cheag de sânge în venă
Formarea unui tromb este un mecanism implicat în coagulare. Când vă răniți, trombocitele se agregă și formează trombul pentru a „înfunda” scurgerea. Tromboza venoasă profundă răspunde la aceleași mecanisme, dar în acest caz nu există o ruptură reală a venei.
Să știi! În condiții normale, cheagurile de sânge se descompun de îndată ce s-a umplut breșa vasculară. Cu toate acestea, în tromboză, acest mecanism devine anormal și trombii se solidifică în loc să se descompună.
Există o asociere de 3 fenomene care favorizează apariția trombozei (triada lui Virchow).
Stază venoasă
Este stagnarea sângelui, adică încetinirea vitezei sale în vene. Acest sânge stagnant favorizează formarea trombilor. Mai multe situații sunt identificate în mod clar ca predispunând la tromboza venoasă profundă:
- Imobilizare prelungită: odihnă la pat și un stil de viață sedentar puternic. Faptul că o persoană rămâne acasă fără exerciții fizice o perioadă lungă de timp (caz frecvent în caz de criză nervoasă severă).
- Călătoria aeriană: din cauza imobilității picioarelor pentru o lungă perioadă de timp și a altitudinii care modifică revenirea venoasă.
- Insuficiență cardiacă: inima are dificultăți în circulația sângelui provocând stază.
Să știi! În cazul transportului aerian, în special în cazul transportului pe distanțe lungi, se recomandă purtarea ciorapilor de compresie. În fiecare an, există numeroase cazuri de TVP care urmează călătoriilor aeriene lungi și ale tuturor grupelor de vârstă și indiferent de sex. Adresați-vă medicului dumneavoastră sau farmacistului pentru sfaturi.
Modificarea peretelui navei
Orice modificare a peretelui unei vene duce la formarea unui cheag care poate deveni trombotic. Acesta este cazul în special:
- În timpul procedurilor chirurgicale: în special proceduri ortopedice, oncologice și obstetricale;
- În traumatisme severe cu fracturi majore;
- În hipertensiunea necontrolată (hipertensiune): care exercită forțe de forfecare asupra venelor care pot modifica peretele vascular (endoteliul). Acest fenomen este capabil să inducă coagularea sângelui și, prin urmare, tromboza;
- Diabet: excesul de zahăr din sânge tinde să afecteze vasele;
- Boli inflamatorii cronice: precum lupusul.
Hipercoagulabilitatea sângelui
Hipercoagulabilitatea sângelui se referă la un dezechilibru în sistemul de coagulare care promovează dezvoltarea trombilor. Persoanele afectate au o probabilitate mai mare de a dezvolta tromboză patologică. Acesta este în special cazul:
- Fumatul: care provoacă inflamații cronice, favorizând coagularea sângelui;
- Obezitatea;
- Cancere: 10% din cazurile de tromboză venoasă profundă (TVP) sunt cauzate de cancer;
- Varsta: cu cat esti mai in varsta, cu atat riscul de tromb este mai mare;
- Ciroza ficatului;
- Boli genetice: anomalii ale anumitor factori de coagulare;
- Sarcina: mai ales post-partum (imediat după naștere) și la sfârșitul celui de-al treilea trimestru la femeile cu factori genetici care contribuie;
- Cauze medicamentoase: contraceptive orale (pastile) și corticosteroizi pe termen lung.
Simptome
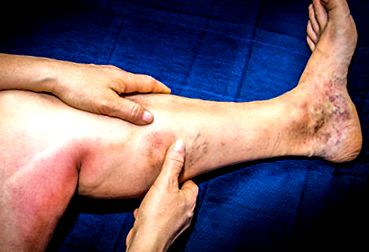
Tromboflebită a piciorului
In timpul flebită, simptomele vor depinde de gradul de ocluzie a venei afectate de cheag. Cu toate acestea, tromboza venoasă nu are simptome specifice care sunt prezente în toate cazurile. Simptomele reflectă inflamația peretelui vascular cauzată de obstrucția cheagului. Găsim adesea (dar nu sistematic):
- Durerea gambei (60% din cazuri) asociată cu o senzație de greutate la nivelul piciorului;
- Edem al piciorului însoțit de întărirea și umflarea gambei;
- Roșeață cu temperatură locală crescută în zona afectată. Pielea este caldă la atingere;
- Este posibilă și dilatarea venelor superficiale, deoarece rețeaua venoasă superficială încearcă să preia din vena blocată.
În plus, o flebită poate trece neobservată dacă vena nu este complet blocată.
Simptomele sale pot fi confundate cu alte boli și nu indică neapărat prezența flebită. Este recomandat să consultați un medic cât mai curând posibil dacă aveți aceste semne.
Diagnostic
Semnele clinice ale trombozei venoase profunde (TVP) sunt înșelătoare și nu permit un diagnostic clar. Sunt prescrise evaluări suplimentare pentru a confirma diagnosticul de flebită.
Testul dimerului D
Se face cu un simplu test de sânge. D-dimerii sunt produse de degradare a fibrinei care constituie cheagul care blochează vena. Dacă rezultatul este negativ, acesta va exclude un diagnostic de flebită. Cu toate acestea, un nivel ridicat de dimer D în sânge arată că a existat o activare a coagulării cu formarea unui cheag. Cu toate acestea, medicul încă nu poate confirma diagnosticul TVP, deoarece doza poate reprezenta foarte bine un cheag în afara membrului inferior sau o situație fiziologică, cum ar fi sarcina.
Confirmarea diagnosticului vine prin imagistică.
Ecoul-doppler
Este o tehnică de imagistică medicală utilizată pentru a vizualiza fluxul de sânge în interiorul venelor. Ecografia Doppler face posibilă vizualizarea cheagului de sânge în venă și, în cele din urmă, observarea dacă vena este complet ocluită sau nu.
Este fundamental și esențial să căutați agentul (inductorii) inducător al flebitei profunde, deoarece această boală este adesea revelatoare (semn de apel) a altor boli, cum ar fi bolile de inimă sau diabetul.
Evoluție și complicații
Paraflebitele nu necesită tratament special și nu sunt cauza unor complicații semnificative.
În tromboza venoasă profundă (TVP), sunt posibile mai multe evoluții și complicații. Cel mai favorabil caz este reducerea apoi dispariția cheagului datorită tratamentului și fără sechele pentru pacient (majoritatea cazurilor).
Riscul de embolie pulmonară
Riscul major de complicații ale TVP este embolia pulmonară. De fapt, cheagul are șanse mari să se detașeze de peretele vascular și să migreze la nivelul inimii și apoi în arterele pulmonare. Aceste mici artere blochează cheagul provocând o scădere a capacității sângelui de a se reîncărca cu oxigen, cunoscută sub numele de embolie pulmonară. Rezultă dificultăți respiratorii severe, ritm cardiac crescut și uneori febră.
Este o urgență medicală absolută care implică prognosticul vital al pacientului.
Riscul de reapariție
Se estimează că 10-30% dintre TVP sunt recurente în anul episodului 1. Acest risc apare din leziunile pe care prima tromboză le provoacă peretelui vascular sau în urma unui tratament anticoagulant insuficient.
Sindromul post-flebitic
Aproape 20 până la 50% din flebită provoacă sindrom post-flebitic în ciuda tratamentului. Este cauzată de prezența țesutului cicatricial fibros și de o modificare a sistemului venos de întoarcere la inimă. Aceste două fenomene sunt responsabile pentru obstrucția parțială a venei și stagnarea sângelui. Acest lucru cauzează:
- Edem permanent, dur și dureros;
- Probleme recurente ale pielii la locul leziunii (ulcerație);
- Varice.
Tratamente pentru flebită
Obiectivul principal al managementului medical este reducerea și/sau distrugerea cheagului și prevenirea riscului de complicații. Flebita superficială nu necesită, în general, tratament. Tromboza venoasă profundă (TVP) necesită o gestionare de urgență.
Anticoagulare
Acesta este tratamentul medicamentos standard de aur care ar trebui să înceapă cât mai curând posibil. Există 3 familii principale de medicamente anticoagulante utilizate în funcție de proprietățile lor: heparine și derivați, anti-vitamina K și anticoagulante orale directe.
Heparina și derivații sunt primele molecule utilizate în TVP. Acestea provoacă anticoagulare imediată după injecții subcutanate. Sunt ușor de utilizat și au o siguranță foarte bună în utilizare. În afară de îngrijirea de urgență, acestea sunt utilizate mai puțin, deoarece necesită injecții zilnice și, prin urmare, sunt incomode pentru calitatea vieții pacientului. Cele mai frecvente medicamente din această familie sunt LOVENOX® (Enoxaparin) și INNOHEP® (Tinzaparin).
Anti-vitamina K (AVK) sunt cele mai frecvent utilizate după externarea în spital. Ei au avantajul că pot fi administrați oral, precum și că pot fi monitorizați și reglați de către I.N.R. (Raport internațional normalizat). Nu sunt indicați în caz de urgență, deoarece puterea lor anticoagulantă devine efectivă după 3 zile de tratament. Există 2 molecule utilizate pe scară largă: COUMADINE ® (warfarină) și PREVISCAN ® (fluindionă).
Anticoagulantele orale directe (DOA) sunt de asemenea utilizate ca releu pentru heparine. De asemenea, sunt luate sub formă de tablete. Aceste molecule au avantajul de a fi mai stabile decât AVK-urile, mai ușor de administrat (o dată pe zi) și nu necesită monitorizare cu un test de sânge. Cu toate acestea, efectul anticoagulant al acestor molecule este mai complicat de îndepărtat în caz de sângerare accidentală. Cele mai utilizate două DOA sunt: XARELTO ® (Rivaroxaban) și ELIQUIS ® (Apixaban).
Tromboliza
Termenul de tromboliză se referă la un act care vizează distrugerea cheagului. Există două tipuri de tromboliză: medicamentoasă sau chirurgicală. Tromboliza medicamentoasă implică administrarea unui produs care poate distruge trombrul direct la nivelul acestuia folosind un cateter. Tromboliza chirurgicală este o procedură endovasculară, adică chirurgul trece printr-un vas mare, cum ar fi vena femurală, pentru a coborî și a distruge cheagul din vițel folosind instrumente chirurgicale, cum ar fi catetere.
Tromboliza nu este întotdeauna necesară. În toate cazurile, în urma acestui act, va fi necesar să se instituie un tratament anticoagulant pentru a preveni complicațiile.
Instalarea unui filtru de pivniță
Această procedură chirurgicală presupune amplasarea unui filtru la nivelul venei cave inferioare. Acest filtru ajută la blocarea cheagurilor care migrează de la nivelul membrului inferior. Acest filtru blochează intrarea trombilor în inimă și astfel ajută la prevenirea riscului de embolie pulmonară.
Compresie medicală
De îndată ce este diagnosticată tromboza venoasă, compresia trebuie pusă în funcțiune prin ciorapi de compresie. Acestea contribuie la reducerea simptomelor, în special a edemului cauzat de obstrucția venei. Reținerea este recomandată pentru o perioadă de cel puțin 3 luni, dar cel mai adesea durează 6 luni.
În funcție de obiectiv, există mai multe grade sau forță de reținere. Pentru cazurile de TVP, se folosesc ciorapi de reținere de forță III, care este compresia maximă.
Deși adesea este neplăcută, compresia medicală s-a dovedit a fi extrem de eficientă în flebită.
- Psoriazis la nivelul urechilor dureri, tratamente, simptome
- Paralizia după accidentele vasculare cerebrale cauzează, simptome, diagnostic, tratament Competent despre sănătate despre
- Prevalența și factorii de risc de supraponderalitate la școlarii din Narbonne cu vârsta cuprinsă între 5 și 11 ani
- Probleme cu libidoul la femeile diagnostic și tratament - planete sante
- Fobii - Cauze, simptome, tratament, diagnostic