Operatie la genunchi
Ce este genunchiul ?
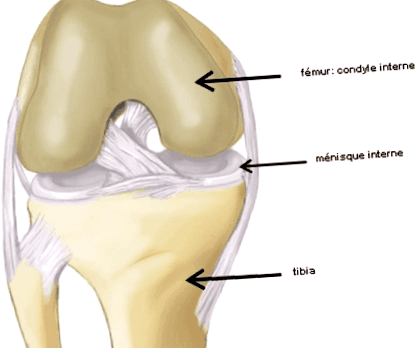
Genunchiul este o articulație care leagă partea inferioară a femurului (osul coapsei) de partea superioară a tibiei (osul principal al piciorului), precum și osul rotular situat în față într-un tendon care extinde mușchiul coapsei ( cvadriceps) și se atașează de tibie. Această articulație care permite mersul susține greutatea corpului la fiecare pas. Suprafețele oaselor sunt acoperite cu o crustă moale care permite mișcarea fără durere sau înfundare: cartilajul.
Sunt descrise trei compartimente ale genunchiului:
- compartimentul intern femoro-tibial (între partea internă a femurului și tibia)
- compartimentul extern femorotibial (între partea externă a femurului și tibia)
- compartimentul femoro-rotulian (între femur și rotulă)
Întregul este înconjurat de un plic flexibil: capsula articulară și conține un lichid natural lubrifiant: lichidul sinovial. Pentru a asigura menținerea diferitelor părți osoase ale ligamentelor și tendoanelor înconjoară genunchiul. Meniscurile sunt articulații în formă de semilună interpuse între femur și tibie pentru a îmbunătăți contactul dintre aceste două oase, precum și stabilitatea și acționa ca un amortizor. Una în compartimentul intern, cealaltă în compartimentul extern al genunchiului.
Artroscopie pentru leziunea meniscală
LEZIUNEA MENISCALĂ:
Într-o mișcare bruscă, într-un accident sau datorită uzurii, un menisc se poate rupe sau deveni locul fisurilor. Acest lucru provoacă durere, umflarea uneori blocaje împiedicând extinderea completă a piciorului.
ARTROSCOPIE:
Este o tehnică chirurgicală nu foarte agresivă care face posibilă efectuarea anumitor intervenții la nivelul genunchiului, cum ar fi: - repararea sau regularizarea unui menisc - îndepărtarea cartilajului sau a resturilor osoase (corpuri străine) - repararea ligamentelor încrucișate - repararea unora fracturi de platou tibial
Artroscopul este un tub de câțiva milimetri în diametru conectat la o sursă de lumină și la o cameră miniaturizată conectată la un ecran.
Sub anestezie generală sau locoregională, cel mai adesea în chirurgia ambulatorie (spitalizare de o zi) în sala de operație, se fac două sau trei găuri mici Una pentru a introduce artroscopul, alta pentru a introduce instrumente mici care vor fi utilizate, în funcție de cazuri, fie pentru a vă regulariza meniscul (îndepărtați partea deteriorată a acestuia) sau pentru a-l repara, o treime pentru a aduce în genunchi lichidul care va fi folosit pentru a umfla genunchiul în timpul operației. La sfârșitul operației, lichidul este drenat și orificiile suturate. O atelă de protecție va fi plasată pe genunchi
După artroscopie pentru leziuni meniscale
De regulă, veți reveni acasă în aceeași seară, vă va fi recomandat să urmați sfaturile de mai jos:
1 - Pentru a combate volumul crescut al genunchiului, ca adjuvant al tratamentului medical, înghețați-l timp de 10 minute de patru ori pe zi. Este normal ca genunchiul să rămână fraged și umflat pentru o vreme, totuși:. dacă genunchiul este dureros, puternic umflat, roșu. dacă aveți febră, dacă observați orice descărcare de la ochiuri. dacă aveți dureri permanente la nivelul gambei, contactați chirurgul, secretara acestuia sau medicul dumneavoastră.
2 - Aparatul pentru genunchi trebuie purtat continuu 48 de ore apoi noaptea și pentru călătorie 72 de ore.
3 - Mersul este permis cu sprijin, dar fără a îndoi genunchiul în primele cinci zile. Scopul atelei este de a preveni îndoirea genunchiului în timpul mersului. Bastoanele sunt utile dacă genunchiul este dureros.
4 - Pentru a preveni riscul de flebită, vi se va prescrie un tratament cu injecții subcutanate de anticoagulante.
5 - Vă va fi prescrisă reabilitarea cu un kinetoterapeut, aceasta trebuie să înceapă din a cincea zi postoperatorie.
6 - Între timp, va trebui să faceți singuri exerciții de contracție a coapsei și de extensie a genunchiului.
7 - Tu nu ar trebui să:. Atingeți sau murdăriți pansamentul, cusăturile, rănile. Exercițiu sau exercițiu înainte de autorizare
În general, dacă nu se indică altfel, chirurgul dvs. vă va vedea la două luni după operație pentru a verifica dacă totul este bine și pentru a vă permite să reluați activitățile sportive și fizice. Dacă simțiți ceva anormal, contactați-l înainte.
Ligamentoplastia ligamentului încrucișat anterior
Ligamentul încrucișat anterior
Pentru a asigura menținerea diferitelor părți osoase ale ligamentelor și tendoanelor înconjoară genunchiul.
Dintre acestea, distingem: - ligamentele laterale interne și externe întinse de la femur la tibie și fibulă - ligamentele încrucișate interne posterioare (PCL) și pivotul central antero extern (ACL) al genunchiului care joacă un rol major în stabilitatea articulației.
Pregătirea transplantului de tendon
Pregătirea tunelului femural sub artroscopie
Ligamentoplastia ligamentului încrucișat anterior
CE ESTE ACL RUPTURE LAXITE ?
În caz de șoc sau accident, ligamentul încrucișat antero-extern se poate rupe, rezultând un dezechilibru în stabilitatea genunchiului. În ciuda unei reabilitări bine efectuate, genunchiul poate rămâne instabil: alunecă sau slăbește în anumite mișcări, rezultând căderi, durere și revărsat (umflături) în articulație. Odată cu repetarea accidentelor de instabilitate, pot fi deteriorate diverse elemente: meniscuri, cartilaj, alte ligamente. Prin urmare, genunchiul trebuie stabilizat prin înlocuirea ligamentului rupt: aceasta se numește ligamentoplastie.
CE ESTE LIGAMENTOPLASTIA ?
Aceasta este o procedură chirurgicală care implică înlocuirea ACL cu un transplant, care este un nou ligament luat de la unul sau mai multe tendoane din jurul genunchiului. Această intervenție se efectuează artroscopic și tendonul (tendinile) îndepărtat înlocuiește ruptura ligamentului datorită tunelurilor găurite în femur și tibie și fixate de sistemele interne.
Ligamentoplastia ligamentului încrucișat anterior
Condiții preliminare: - una sau mai multe consultații cu chirurgul dumneavoastră care, după ce v-a întrebat și examinat și după examinări suplimentare (raze X, RMN), vă va explica ce se întâmplă și ce vă oferă. - pregătirea de fizioterapie va fi uneori efectuată pentru a vă aduce genunchiul în cea mai bună stare posibilă înainte de operație. - o consultație cu un anestezist care vă va oferi, în funcție de caz, fie o anestezie generală, fie o anestezie locoregională (doar genunchiul sau picioarele).
După intervenție: Intervenția se efectuează cel mai adesea ca parte a intervenției chirurgicale ambulatorii (uneori poate fi necesară spitalizarea unei nopți). Genunchiul dvs. va fi protejat postoperator de o atelă. Reabilitarea va fi începută din primele zile și apoi continuată cu kinetoterapeutul. Reabilitarea este esențială pentru rezultate bune, la fel ca și respectarea instrucțiunilor date. Un protocol de reabilitare postoperatorie vă va fi trimis în timpul intervenției dumneavoastră.
Osteoartrita genunchiului
CE ESTE ARTROZA GENUNCHULUI ?
Când cartilajul se uzează, vorbim despre osteoartrita, suprafețele articulațiilor nu mai sunt netede, alunecarea nu mai este liberă, există durere și lipire. Când dispare cartilajul: osul gol devine din ce în ce mai dureros și se apără făcând creșteri osoase care fac articulația din ce în ce mai rigidă.
Cauzele osteoartritei genunchiului sunt foarte numeroase, de exemplu:
- o anomalie în forma articulației sau a întregului membru inferior
- șocuri sau accidente - exces de greutate - osteonecroză a unui condil femural sau a tibiei (mortificarea osului prin obstrucția vaselor de sânge care îl hrănesc) o fragilitate a cartilajului din cauza bolii sau a anumitor tratamente sau ereditare.
Osteoartrita genunchiului
CUM SE EVOLUĂ ?
Durerea crește mai ales atunci când mergeți sau schimbați poziția, aceste dureri stau de obicei în jurul genunchiului. Articulația devine din ce în ce mai rigidă, devine dificilă flexarea (îndoiți) genunchiul, uneori extinderea completă devine imposibilă, genunchiul se poate deforma și nu mai este stabil.
Diagnosticul este pus de un medic, după ce v-a examinat, pe raze X ale genunchiului care arată uzura și deformarea oaselor. Uneori va fi necesar să se apeleze la alte examinări, cum ar fi scaner, RMN (imagistică prin rezonanță magnetică) sau scintigrafie.
În unele cazuri, când uzura și disconfortul sunt prea mari pentru a fi ușurate de tratament medical, vi se va oferi o operație care poate fi:. o artroscopie de spălare (vezi explicații specifice). o osteotomie pentru a vă îndrepta genunchiul (consultați informații specifice). o proteză de genunchi care poate fi proteză totală sau mini (înlocuiește doar unul dintre cele trei compartimente de genunchi
Spălarea artroscopiei
Principiul: Efectuați o spălare a genunchiului pentru a îndepărta fragmentele cartilaginoase eliberate de osteoartrita prin spălare sub presiune și regularizați leziunile de uzură ale meniscurilor. Această intervenție poate fi combinată cu o injecție articulară de analgezice și/sau antiinflamatoare și/sau acid hialuronic (suplimentarea cu Visco) sau plasmă bogată în trombocite (terapie celulară)
Realizarea Artroscopul este un tub de câțiva milimetri în diametru conectat la o sursă de lumină și la o cameră miniaturizată conectată la un ecran.
Sub anestezie generală sau locoregională, cel mai adesea în chirurgia ambulatorie (spitalizare de o zi) în sala de operație, se fac două sau trei găuri mici Una pentru a introduce artroscopul, alta pentru a introduce instrumente mici care vor fi utilizate, în funcție de cazuri, fie pentru a vă regulariza meniscul (îndepărtați partea deteriorată a acestuia) sau pentru a-l repara, o treime pentru a aduce în genunchi lichidul care va fi folosit pentru a umfla genunchiul în timpul operației. La sfârșitul operației, lichidul este drenat și orificiile suturate. O atelă de protecție va fi plasată pe genunchi
Spălarea artroscopiei (suitele)
De regulă, veți reveni acasă în aceeași seară, vă va fi recomandat să urmați sfaturile de mai jos:
1 - Pentru a combate volumul crescut al genunchiului, ca adjuvant al tratamentului medical, înghețați-l timp de 10 minute de patru ori pe zi. Este normal ca genunchiul să rămână fraged și umflat pentru o vreme, totuși:. dacă genunchiul este dureros, puternic umflat, roșu. dacă aveți febră, dacă observați orice descărcare de la ochiuri. dacă aveți dureri permanente la nivelul gambei, contactați chirurgul, secretara acestuia sau medicul dumneavoastră.
2 - Aparatul pentru genunchi trebuie purtat continuu 48 de ore apoi noaptea și pentru călătorie 72 de ore.
3 - Mersul este permis cu sprijin, dar fără a îndoi genunchiul în primele cinci zile. Scopul atelei este de a preveni îndoirea genunchiului în timpul mersului. Bastoanele sunt utile dacă genunchiul este dureros.
4 - Pentru a preveni riscul de flebită, vi se va prescrie un tratament cu injecții subcutanate de anticoagulante.
5 - Vă va fi prescrisă reabilitarea cu un kinetoterapeut, aceasta trebuie să înceapă din a cincea zi postoperatorie.
6 - Între timp, va trebui să faceți singuri exerciții de contracție a coapsei și de extensie a genunchiului.
7 - Tu nu ar trebui să:. Atingeți sau murdăriți pansamentul, cusăturile, rănile. Exercițiu înainte de autorizare
De obicei, dacă nu se specifică altfel, chirurgul dumneavoastră vă va vedea la două luni după procedură. Dacă simțiți ceva anormal, contactați-l înainte.
Complicațiile pot apărea în ciuda măsurilor de precauție luate, sunt rare și variate, indicăm mai jos câteva caracteristici (listă neexhaustivă):
- Vasele de sânge, nervii sau ligamentele pot fi deteriorate în timpul sau după procedură din cauza umflării excesive a gambei. Acest lucru poate necesita repararea sau poate crea perturbări ale mobilității sau sensibilității piciorului.
- Un cheag de sânge se poate forma într-o venă care produce flebită, apoi migrează către plămâni: aceasta este embolie pulmonară. Pentru a reduce acest risc este prescris un tratament preventiv.
- Pot să apară efuziuni (umflarea genunchiului) de lichid sinovial sau sânge, de cele mai multe ori se rezolvă singure cu glazură.
- O infecție poate fi localizată în articulația dvs., aceasta se numește artrită, deci este necesar un tratament prelungit cu antibiotice și, uneori, reintervenția.
- Durerea poate persista sau reapărea, în special în legătură cu uzura cartilajului. În marea majoritate a cazurilor, totul va merge așa cum ți-a spus chirurgul tău și rezultatul va fi satisfăcător.
- Chirurg colorectal și chirurgie colorectală - Doctor Nicolas Berger
- Chirurgie estetică a siluetei - profesorul Marc Chaouat
- Chirurgie de caz clinic moarte după operație pentru apendicita acută
- Chirurgie după pierderea masivă în greutate Dr. Sandra McGill
- Chirurgia abdominoplastiei Osny - Operația Cergy la stomacul plat