Rezumatul nr. 3: Bronșita obstructivă cronică la copii: un concept emergent
C. Marguet
1 Pneumologie, alergologie și CRCM pediatric. Departamentul de pediatrie medicală, Centre hospitalier universitaire de Rouen, EA2656 Université de Normandie, UNIRouen, F-7600 Rouen, France
H. Petat
1 Pneumologie, alergologie și CRCM pediatric. Departamentul de pediatrie medicală, Centre hospitalier universitaire de Rouen, EA2656 Université de Normandie, UNIRouen, F-7600 Rouen, France
I. Michelet
1 Pneumologie, alergologie și CRCM pediatric. Departamentul de Pediatrie Medicală, Centrul Spitalului Universitar din Rouen, EA2656 Universitatea din Normandia, UNIRouen, F-7600 Rouen, Franța
Domnule Lubrano
1 Pneumologie, alergologie și CRCM pediatric. Departamentul de pediatrie medicală, Centre hospitalier universitaire de Rouen, EA2656 Université de Normandie, UNIRouen, F-7600 Rouen, France
L. Couderc
1 Pneumologie, alergologie și CRCM pediatric. Departamentul de pediatrie medicală, Centre hospitalier universitaire de Rouen, EA2656 Université de Normandie, UNIRouen, F-7600 Rouen, France
Introducere
Bronșita obstructivă cronică în pediatrie este dificil de diagnosticat, deoarece definiția funcțională a adulților este dificil de aplicat, tusea cronică este principalul său simptom fără a fi specifică, iar patologiile respirației șuierătoare preced sau se suprapun. În anii 1990, studiile de tuse au arătat o asociere variabilă a acesteia din urmă cu prezența hiperreactivității bronșice [1] considerată a fi un standard de aur al astmului, o inflamație celulară nespecifică și variabilă, [2], [3] și a fost s-a dovedit a fi un simptom asociat cu astm [4], [5]. Deoarece astmul este prima boală cronică la copii, tratamentul împotriva astmului în absența unui diagnostic diferențial clar este oferit pentru tusea cronică. Pe de altă parte, diagnosticul de BPOC a apărut din urmăririle longitudinale ale cohortelor pediatrice, dintre care „respirația șuierătoare” a fost simptomul cheie [6], [7], [8], [9], [10], [ 11], [12], [13], [14]. Toate acestea duc la un sindrom prost definit și pot fi subestimate sau diagnosticate ca astm, atunci când corticosteroizii inhalatori (ICS) sunt eficienți.
Care este definiția BPOC la copii și adolescenți ?
BPOC este definită ca o boală respiratorie cronică asociată cu obstrucția bronșică permanentă și au fost identificate trei componente: afectarea căilor respiratorii mici, bronșită cronică și emfizem. Obstrucția este incomplet reversibilă și este cauzată de asocierea, care variază de la pacient la pacient, a scăderii dimensiunii bronhiolelor datorită modificărilor anatomice (remodelare) și distrugerii alveolelor pulmonare (emfizem). Este asociat cu un răspuns inflamator pulmonar anormal la substanțele toxice inhalate [15] .
Abordarea funcțională
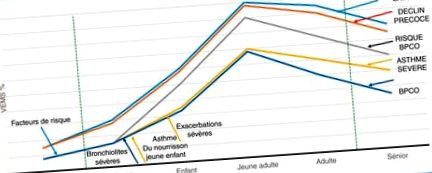
Definiția obstrucției este FEV1/FVC [15] și, în acest context, este o afecțiune rară în pediatrie. În schimb, noțiunea de FEV1/FVC sub limita inferioară celei normale (scor Z [16]. Într-adevăr, dacă ne referim la valorile așteptate la copii și adolescenți, acestea nu au atins faza de platou care are loc în jurul valorii de 20 -25 ani și o modificare prelungită a acestor parametri devine, prin urmare, anormală (Fig. 1).
Reprezentarea schematică a traiectoriilor respiratorii funcționale în funcție de factorii de risc prenatali și evenimentele din copilăria timpurie după [13], [14], [15], [24]
Studii longitudinale sau dovezi ale sechelelor de obstrucție bronșică a patologiilor respiratorii la copii
Primele cohorte au urmat copiii cu astm de la vârsta școlară (7-10 ani) până la 50 de ani [12], [14]. Intervențiile terapeutice în copilărie au fost foarte limitate, iar terapia cu corticosteroizi inhalatori nu a fost implantată. Inițial, s-a arătat că astmul sever cu un FEV1 modificat nu și-a recuperat funcția respiratorie, dezvoltând noțiunea de ireversibilitate și remodelare bronșică prin măsurarea FEV1/FVC post-beta2, evaluată la aproximativ 7%. La 18 și 26 și 5 % la ambele vârste, mai des la băieți [24]. Mai recent, aceste cohorte au fost clasificate în funcție de diagnosticul clinic, absența patologiei obstructive, astmul în remisie, astmul activ, BPOC [7], [13], [25]. Primele două grupuri au o conservare a funcției lor respiratorii evaluate de FEV1/FVC, grupurile de astm în remisie și astmul activ o alterare a acestuia, grupul BPOC având cea mai severă alterare precoce (Fig. 1). Astmul și astmul sever sunt un factor de risc asociat identificat. În studiul lui Lange și colab. [12], dintre cei care au avut un FEV1 40%, confirmând impactul conservării precoce a capitalului respirator.
În concluzie, studiile de cohortă au arătat prin analiza lor că copiii cu patologii respiratorii „șuierătoare” cu o tuse la fel de frecventă, dintre care sugarii de astm tranzitorii și astmaticii reali dezvoltă sau au o imagine timpurie a BPOC. Aceasta reexaminează definiția nosologică aleasă pentru denumirea acestor patologii respiratorii timpurii.
Definiția clinică a adulților nu a fost validată la copii și adolescenți
La adulți găsim noțiunea de tuse asociată cu spută timp de cel puțin 3 luni din an doi ani consecutivi pentru diagnosticul BPOC. Această definiție clinică nu a fost niciodată evaluată la copii, deși a fost raportată constatarea dintre bronșita cronică și afectarea funcțiilor respiratorii. Până în prezent nu există o definiție universală pediatrică a tusei cronice [27]. Durata a 4 săptămâni este păstrată cel mai adesea, iar recurența este puțin specificată. Recent, un studiu fenotipic a identificat un grup de copii care au tusit în afara episoadelor reci. Întrebarea este relevantă, dar același studiu a arătat că grupul a fost eterogen și nereproductibil în alte cohorte, în special datorită asocierii cu respirația șuierătoare în cel puțin un sfert din cazuri [28]. În plus, etiologiile sunt variabile și au semnele lor specifice, apar și devin cronice de-a lungul cursului și în funcție de gravitatea acestuia.
O patologie dobândită sau o consecință a anomaliilor de dezvoltare
Termenul sechele virale este frecvent folosit pentru a interpreta sindroamele obstructive care sunt persistente și nu sunt astm. Acest termen se dovedește a fi destul de imprecis din punct de vedere nosologic. Următoarele patologii sunt într-adevăr post virale: bronșiolită obliterantă, anumite dilatații ale bronhiilor, hiperreactivitate bronșică dezvăluită sau tranzitorie și pot fi sindrom Swyer-James-McLeodS plămân hipovascularizat mic cu zone de captare sau chiar emfizem.
Prin urmare, putem defini trei grupuri de bronșită obstructivă cronică în fața unei tuse [29], [30], boli congenitale genetice, patologii dobândite (Tabelul 1), boli ale dezvoltării pulmonare.
tabelul 1
Clasificarea cauzelor identificate ale BPOC la pediatrie
| Fibroză chistică (CFTR) Dischinezie ciliară primară Boala canalului ENac | Infecții respiratorii virale recurente (astm la sugari) Bronșiolită obliterantă (virale, afecțiuni ale sângelui) Dilatarea bronhiilor non-genetice | Prematuritate: • Broncodisplazia prematurității Malformații ale sistemului respirator: • Atrezia esofagiană cu fistulă • Hernia diafragmatică • Cardiopatii cu revenire pulmonară anormală: • Congenital complex • Cu șunt L/R |
Boală pulmonară obstructivă cronică genetică
Fibroza chistică și boala respiratorie legată de CFTR și alte canale ionice (eNaC) este o boală pulmonară obstructivă cronică recesivă autozomală cu tuse productivă asociată cu deteriorarea altor organe sub forma clasică. Infecțiile virale și mai ales bacteriene sunt cauza exacerbărilor și severitatea bolii. Bacteriile au particularitatea de a fi germeni într-un mediu oportunist, multi-rezistent sau în devenire; pseudomonas aeruginosa și Staphylococcus aureus sunt cele mai răspândite. Este subiectul recomandărilor specifice de management în cadrul unui sector monotematic de îngrijire a bolilor rare. Aceasta este o etiologie care trebuie căutată în mod sistematic într-o tuse cronică cu bronhoree sau diaree cronică sau în fața bronhiilor dilatate. Diagnosticul se bazează pe testul transpirației (clorurometrie) și genetică. Într-adevăr, există mutații asociate cu expresii clinice moderate care nu pun viața în pericol. Declinul funcțiilor respiratorii este inevitabil, progresiv și variabil în funcție de pacient [31], [32] .
Dischineziile ciliare primare se exprimă și prin tuse cronică productivă, bronhii dilatate și polipoză nazală și otitică. Există frecvent un defect cardiac asociat. Screeningul său se face pe NO nazal, diagnosticul pe o colecție de gene, un studiu al mobilității acestora și o analiză morfologică prin microscopie electronică. Diagnosticul genetic este complex și se face de la caz la caz. Variabil în expresie, diagnosticul poate fi pus la orice vârstă. Managementul său este slab codificat, modelat pe cel al fibrozei chistice, cu o atenție deosebită asupra suprainfecțiilor bacteriene, inclusiv pseudomonas aeruginosa. Declinul FEV1 și FVC este regulat, cu o implicare obstructivă clară la vârsta adultă și indiferent de gestionarea timpurie [33]. .
Patologii dobândite
Infecții respiratorii precoce recurente
Caz clinic al unui copil care a avut bronșiolită, urmat de astm bronșic sever, controlat, cu debut progresiv de oboseală inexplicabilă și dispnee la efort, fără alte simptome. Descoperirea unui sindrom obstructiv sever, cu utilizarea terapiei cu corticosteroizi orali eficientă treptat. Tratat în prezent cu azitromicină, ipratropiu, dependent de CSI. ICS: corticosteroizi inhalatori, AZT: azitromicină.
masa 2
Caracteristicile a 61 de pacienți cu tuse cronică rezistentă la ICS care au primit azitromicină (date personale)
| Vârsta la introducere (ani): | 5 [4], [5], [6], [7], [8] |
| Vârsta la diagnostic (luni): | 17,1 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16], [17], [18], [19], [20], [21], [22], [23], [25] |
| Raport de sex: | 2.1 |
| Prematuritate: n (%) | 12 (19) |
| Otita medie acută repetată: n (%) | 17 (28) |
| GERD: n (%) | 7 (11) |
| Atopy: n (%) | 28 (46) |
| Fenotip „Tuse”: n (%) | 46 (75) |
| Fenotip "Tuse + fluierat": n (%) | 14 (23) |
| Fenotipul „fluierat singur”: n (%) | 1 (2) |
| Necontrolat: n (%) | 61 (100) |
| Numărul de exacerbări (/ pacient/an): | 4.04 |
| Număr de spitalizări (/ pacient/an): | 1.32 |
| Corticosteroizi inhalatori (mediană, μg/d): | 1000 [500-1000] |
| Corticosteroizi orali (număr de cursuri/semestru): | 1 [0-6] |
| AMLA (n = 42): | |
| Celularitatea totală (G/L): | 0,89 [0,5175-2] |
| Profil de celulă normal: n (%) | 14 (33) |
| Profilul macrofagului: n (%) | 8 (19) |
| Profil neutrofil: n (%) | 20 (48) |
| CT toracic (n = 56) | |
| normal: | 14 (25) |
| afectarea bronhiolară: | 28 (50) |
| atelectazie (s): | 14 (25) |
Eficacitatea alternării azitromicinei la 61 de copii cu tuse cronică (tuse neproductivă). Îmbunătățirea completă sau semnificativă (parțială) se obține în 2/3 din cazuri.
Bronșiolită obliterantă post-virală
Diagnosticul clinic, duce la deteriorarea căilor respiratorii mici, suficient de mari pentru a provoca simptome zilnice, combinând polipnee, suferință respiratorie, respirație șuierătoare, tuse și deteriorare în stare generală. Leziunile CT sunt zone de sticlă măcinată, leziuni bronșiolare distale, îngroșare bronșică, zone de captare. Acestea sunt variabile și inconstante. Punctul de plecare este o infecție virală, iar sugarii sunt cei mai vulnerabili. Pe termen mediu, acești pacienți își păstrează o afectare a funcției respiratorii cu un sindrom obstructiv pe căile respiratorii mici, o distensie toracică uneori semnificativă, anomalii de ventilație fără anomalii de perfuzie și un răspuns variabil la beta-2 [41], [42] . Unele rămân simptomatice și se încadrează în definiția BPOC la adulți cu progres la insuficiență respiratorie cronică. Sunt descrise alte etiologii ale bronșiolitei obliterante: toxice, în special în contextul managementului hemato-oncologic.
Dilatații bronșice fără legătură cu CFTR
Ele apar adesea după o infecție severă care nu se vindecă: o tuse cronică persistentă, productivă, care poate fi însoțită de vârfuri febrile inexplicabile și simptome variabile. Ideea nu este de a enumera toate cauzele. Ca și în cazul infecțiilor virale recurente, trebuie căutată o patologie favorabilă asociată, în special un deficit umoral în imunoglobuline IgG, IgA, IgM. Studiile funcționale pe termen mediu la copii sunt rare, dar susțin posibila apariție a sindromului obstructiv bronșic fix [43] .
Patologii ale dezvoltării pulmonare Prematuritate și bronhodisplazie
Anomalii de creștere pulmonară legate de cauze malformative
Unele au fost argumentate funcțional, cum ar fi atrezia esofagului cu fistula traheoesofagiană (1/3000 nașteri), hernia diafragmatică (1-5/10 000 nașteri), revenirea venoasă pulmonară anormală sunt boli rare. Toate pot fi complicate de sindromul obstructiv persistent [50], [51], [52]. Atrezia esofagului cu fistulă este asociată cu traheomalacie aproape constantă de severitate variabilă. Într-un studiu de caz-control [51], anomalii ale funcției respiratorii pe termen mediu se găsesc în jumătate din cazuri, cu un sindrom restrictiv sau obstructiv, cu leziuni asociate căilor respiratorii mici. Factori asociați, cum ar fi infecțiile, hiperreactivitatea bronșică, se găsesc în aproape jumătate din cazuri, iar astmul bronșic apare mai frecvent decât în populația generală.
Boală cardiacă congenitală complexă, cu șunt stânga-dreapta
Acestea sunt asociate cu mai multe infecții virale, comunicările atriale sunt asociate cu mai multe simptome (ceea ce a fost demonstrat în BPOC cu persistența unui foramen ovale). În mod paradoxal, acești copii au comorbiditate respiratorie și funcții respiratorii puțin studiate. Un studiu amplu la adulți [53] arată o evoluție către sindroame restrictive, prezentă în 47% din cazuri, severă în 30%. Afectarea severă raportată a debitelor (FEV1% = 57% nu elimină formele combinate. Mecanismele sunt slab definite, dar există o modificare a bronhiilor inițiale fie prin compresie extrinsecă, fie intrinsecă, prin mecanisme de hiperflux pulmonar. În capilare favorizând hiperreactivitatea bronșică.
- Scaune acide Forum Sănătate și bunăstare a copiilor
- Încălzirea unui copil de 24 de ori mai mare decât o mașină
- Separare știind locația de vacanță a copilului dvs. Fișier familial
- Reduceți riscul transmiterii HIV de la mamă la copil
- Rheinmetall și WB Group au prezentat un concept care combină roboți de sol cu drone de