Aceasta este rezistența la insulină, IDIOT: PARTEA 2
Acasă »Blog» ACEASTA ESTE REZISTENȚA LA INSULINĂ, IDIOT: PARTEA 2
GERALD REAVEN LUA LUCRAREA DE A DESCOPERI CE ESTE SINDROMUL DE REZISTENȚĂ LA INSULINĂ (SRI)
În articolul precedent (1), am explicat că Gerald Reaven și-a început cercetările privind Sindromul de rezistență la insulină (IRS), deoarece dorea să înțeleagă ce a vrut să spună Harry Himsworth atunci când a propus că defectul. Cea mai comună formă de metabolizare a diabetului zaharat a fost insensibilitatea pacientului. țesut la acțiunea insulinei (2). În timpul acestui proces, Reaven a descoperit lucrările lui Margaret Albrink și colegii săi (3), care au arătat că persoanele cu boală coronariană, inclusiv cele cu diabet de tip 2 (T2DM), au fost mult mai susceptibile de a avea un nivel ridicat de trigliceride în sânge decât niveluri ridicate de colesterol în sânge. Această constatare a contrazis creșterea credibilității ideii că colesterolul ridicat din sânge este singura cauză a bolilor coronariene. În același timp, Peter Kuo din Philadelphia a arătat că dietele bogate în carbohidrați, în special cele care conțin zaharoză sau fructoză, au determinat niveluri crescute de trigliceride din sânge (hipertrigliceridemie), în special la pacienții sensibili la carbohidrați (4). Astfel, Kuo a inventat termenul „hipertrigliceridemie sensibilă la carbohidrați” (CSHT).
Acest lucru l-a determinat pe Reaven să-și pună întrebarea: De ce persoanele sensibile la carbohidrați și care au T2DM rezistent la insulină au niveluri ridicate de trigliceride din sânge?
DE CE CONCENTRAȚIILE DE SÂNGE A TRIGLICERIDELOR SUNT ÎNALTE LA OAMENII CU T2DM?
Reaven și-a început călătoria de cercetare cu înțelegerea populară a faptului că T2DM este un factor cheie al bolilor arteriale, în special al arterelor coronare, ducând astfel la boala coronariană. Cred că acesta a fost conceptul care a fost predat în majoritatea școlilor medicale din întreaga lume atunci, dar următorii 60 de ani ar fi asistat la o schimbare dramatică. Mai degrabă, generațiile viitoare ar învăța din ipoteza falsă a lipidelor Ancel Keys că colesterolul ridicat din sânge este singurul factor (bio) chimic important în boala coronariană din sânge.
Deci, atunci când persoanele cu T2DM au dezvoltat boli congenitale ale inimii, explicațiile oferite de experți au fost la fel de simple ca și astăzi: principala cauză este nivelul ridicat de colesterol din sânge. Dovezile prezentate de Albrink și colegii săi pentru a arăta că nivelurile de trigliceride din sânge și nu colesterolul din sânge au fost mai susceptibile de a fi crescute la persoanele cu T2DM și că boala coronariană a fost pur și simplu ignorată - și în cele din urmă suprimată și apoi uitată (așa cum este caz astăzi).
Aceste cunoștințe au fost uitate chiar și atunci când alți cercetători (5-9) ajunseseră exact la aceeași concluzie atunci când Reaven și colegii săi își încheiaseră studiile pe această temă în 1994.
Primul studiu major al lui Reaven, publicat în 1963 (10), a evaluat metabolismul glucidic la 41 de pacienți cu infarct miocardic documentat (IM). El a descoperit că metabolismul carbohidraților a fost modificat la pacienții cu IM comparativ cu martorii, adică pacienții IM au fost mai rezistenți la insulină. El a observat, de asemenea, că pacienții cu IM aveau niveluri serice mai ridicate de trigliceride și colesterol. El a concluzionat: „Prezența aparentă a unor anomalii minime în metabolismul carbohidraților la un număr semnificativ de pacienți cu boli cardiace arteriosclerotice merită luate în considerare ca un posibil factor în dezvoltarea aterosclerozei” (10, p. 1013, subliniați). El a menționat că alte patru studii au recunoscut deja această relație:
Deși numărul pacienților din grupul de infarct cu un test de toleranță la glucoză pozitiv pare a fi destul de ridicat (41%), existența metabolismului anormal al carbohidraților la pacienții cu ateroscleroză a fost observată de Sohrade, Boehle și Bieglee (11), Waddell și Field (12), Sowton (13) și Wahlberg (14). Deși toate aceste studii diferă prin natura pacienților selectați, compoziția grupului de control, testul de toleranță la glucoză utilizat, timpul de evaluare după infarct și alți factori, rezultatele arată un grad considerabil de similaritate. (10, p. 1019)
Pacienții cu concentrații mai mari de trigliceride din sânge au fost mai rezistenți la insulină decât martorii, dar Reaven nu a putut demonstra o legătură clară între nivelurile mai ridicate de rezistență la insulină și hipertrigliceridemia. Astfel, cauza hipertrigliceridemiei la acești pacienți IM nu a fost stabilită.
Cu toate acestea, alții au arătat deja că persoanele cu hipertrigliceridemie sunt mai susceptibile de a rezista efectelor hipoglicemiante ale insulinei injectate (15). Cu alte cuvinte, persoanele cu hipertrigliceridemie trebuiau să injecteze mai multă insulină pentru a reduce glicemia.
Apoi, Reaven a dezvoltat metode pentru a măsura nivelurile de producție a trigliceridelor hepatice (16). Aceste niveluri au fost apoi măsurate la diferite persoane cu niveluri diferite de trigliceride în sânge. Într-un al doilea studiu (17), un grup de 33 de pacienți din clinică au fost hrăniți cu o dietă bogată în carbohidrați (85%) timp de trei săptămâni. La sfârșitul acestei perioade, 29 de subiecți aveau concentrații semnificativ crescute de trigliceride din sânge (> 300 mg/dL;> 3,4 mmol/L).
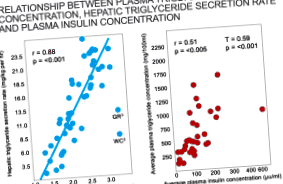
Aceste studii au arătat o relație liniară între ratele de producție a trigliceridelor hepatice și logaritmul concentrațiilor de trigliceride în sânge (plasmă) (Figura 1; panoul din stânga). Au arătat o relație liniară similară între concentrațiile plasmatice de trigliceride și concentrațiile de insulină din sânge.
Figura 1: Panoul din stânga prezintă o relație liniară semnificativă între nivelurile de producție a trigliceridelor hepatice (hepatice) și jurnalul concentrațiilor trigliceridelor din plasmă (sânge). Panoul din dreapta arată o relație semnificativă între concentrațiile plasmatice ale trigliceridelor și insulinei plasmatice. Reprodus din referința 17.
Rețineți că nivelul sanguin al trigliceridelor din sânge este mai mic de 88 mg/dL (1 mmol/L). Astfel, marea majoritate a subiecților din acest studiu au fost semnificativ hipertrigliceridemici.
Astfel, principala cauză a hipertrigliceridemiei în aceste studii pare să fie „o creștere indusă de carbohidrați a nivelurilor de secreție hepatică a trigliceridelor” (17, p. 1765), care la rândul ei a fost „puternic corelată cu răspunsul la insulină plasmatic produs. De acest regim ”(Pagina 1766). Interesant, nu a existat nicio relație între gradul de obezitate și gradul acestei hipertrigliceridemii induse de carbohidrați.
Un studiu ulterior șapte ani mai târziu (18) a confirmat toate aceste rezultate. El a adăugat descoperirea ulterioară că nivelurile stabile de trigliceride din sânge la persoanele cu aceeași dietă au fost prezise de diferențele dintre nivelurile lor de rezistență la insulină, care au determinat răspunsul insulinei la ingestia de carbohidrați. Din nou, obezitatea nu a prezis niciuna dintre aceste relații.
Una dintre pietrele uitate ale acestui articol din 1974 este că răspunsurile metabolice ale subiecților au fost măsurate atunci când au ingerat o dietă care „încearcă să aproximeze constituenții dietei medii americane” din acea vreme. Dieta consta în 43% carbohidrați și 42% grăsimi (18, p. 552). În limbajul actual, acest lucru ar fi descris (incorect) ca o dietă săracă în carbohidrați și bogată în grăsimi.
În această perioadă, grupul Reaven a evaluat, de asemenea, efectele asupra nivelului trigliceridelor din sânge ale consumului de diete bogate în carbohidrați și carbohidrați (85% și, respectiv, 17%) pentru o perioadă cuprinsă între două și 10 săptămâni (19). Așa cum se arată în Figura 2, concentrațiile de trigliceride din sânge s-au dublat cu dieta bogată în carbohidrați, în timp ce valorile colesterolului și fosfolipidelor din sânge au fost mai puțin afectate. Rețineți că, chiar și la o dietă cu 0% carbohidrați, majoritatea pacienților au avut niveluri destul de semnificativ crescute de trigliceride din sânge, doar doi subiecți înregistrând valori dorite de 6 săptămâni. Având în vedere aceste rezultate, pare rezonabil să sugerăm reconsiderarea recomandării sistematice a unei diete cu conținut scăzut de grăsimi și conținut ridicat de carbohidrați pentru pacienții cu IDND. (21, p. 94).
În ultimul lor studiu, publicat în 1994, autorii au investigat efectele parametrilor metabolici ai a două diete diferite - primul cu conținut ridicat de carbohidrați (55%) și moderat cu grăsimi (30%); al doilea conține mai puțini carbohidrați (40%) și mai multe grăsimi (45%), grăsimea adăugată provenind din acizi grași mononesaturați (22). Din nou, regimul de control a fost conceput pentru a se potrivi cu orientările ADA ale zilei.
Și din nou, rezultatele au fost identice cu cele ale celorlalte studii:
La pacienții cu DNID, dietele bogate în carbohidrați comparativ cu dietele bogate în grăsimi mononesaturate au dus la deteriorarea persistentă a controlului glicemic și la creșterea hiperinsulinemiei, precum și la niveluri crescute de trigliceride plasmatice și colesterol lipoproteic. Densitate foarte scăzută, ceea ce poate să nu fie de dorit. (22, p. 1421)
Autorii au avertizat din nou:
Concluzionăm că dietele bogate în carbohidrați la pacienții cu DNID pot determina creșteri persistente ale trigliceridelor plasmatice și ale nivelului de colesterol VLDL, hiperinsulinemie și deteriorarea controlului glicemic; toate aceste modificări metabolice pot fi dăunătoare și au potențialul de a accelera ateroscleroza, precum și microangiopatia. ... Dietele cu proporții mai mari de acizi grași mononesaturați pot fi benefice în reducerea complicațiilor pe termen lung, în special a bolilor de inimă, la pacienții cu IDND. (pag. 1427)
REAVEN NU ÎNTREBĂ ÎNTREBAREA CRUCIALĂ.
Concluzia este că, în 1994, Reaven și grupul său erau pe punctul de a descoperi tratamentul optim pentru boala însăși - sindromul de rezistență la insulină (SRI), inclusiv T2DM și ceea ce Reaven ar numi „„ sindromul X ”- care remarcabilul său grup de cercetare ar descoperi și defini în următorii 20 de ani.
Tratamentul pe care l-ar fi „descoperit” a fost o dietă foarte scăzută în carbohidrați (5-10%).
Dar nu au reușit să pună întrebarea cheie: dacă dietele bogate în carbohidrați (60%) induc un profil metabolic anormal la persoanele cu PID, în timp ce dietele scăzute în carbohidrați (40%) au un efect mai puțin dăunător, decât s-ar întâmpla dacă am reduce conținut de carbohidrați și mai mic. Spuneți mai puțin de 20%? Sau poate chiar sub 10%? Sau de până la 5%?
Rezultatul este că, între 1994 și moartea sa din 2018, Reaven nu ar încuraja niciodată o dietă cu adevărat săracă în carbohidrați pentru gestionarea IRS, T2D sau Sindromul X.
După părerea mea și așa cum descriu în articolul următor, el va renunța la „traseul” alimentar. În pragul unei victorii medicale meteorice și cu probabil o șansă de a câștiga Premiul Nobel, va eșua în marșurile victoriei.
Nu a pus întrebarea cheie, el a întârziat cel puțin două decenii descoperirea că dietele cu conținut scăzut de carbohidrați (5-10%) ar putea inversa consecințele metabolice ale IRS.
________________________________________
CITIRE SUPLIMENTARĂ
• Este o rezistență la insulină, prost: partea 1
- Cum să vă controlați greutatea cu l; insulina Marie France, revista pentru femei
- Calaméo - 514 Partea 2
- Această mamă a mers la petrecere o săptămână cu prietenii ei, în timp ce fiica ei de 3 ani era
- Cum afectează insulina creierul? Știri-Medical
- CHE Partea 1 - L argentinian