Nutriție artificială: când începeți ?
rezumat
Timpul necesar pentru a începe nutriția artificială este unul dintre punctele importante ale strategiilor nutriționale în terapie intensivă. Cei mai stresați pacienți dezvoltă modificări semnificative în metabolismul lor energetic și prezintă un răspuns la nutriție diferit de cel al subiecților normali. Vorbim despre nutriție timpurie atunci când timpul de pornire este mai mic de 48 de ore. Acum se recomandă utilizarea acestui tip de nutriție la pacienții care suferă de traume severe, arsuri severe, insuficiență respiratorie acută de tip ARDS, malnutriție preexistentă sau care au suferit o intervenție chirurgicală abdominală majoră ca parte a unui tratament oncologic. Nutriția convențională se începe între a 3-a și a 10-a zi de ședere la pacienții incapabili să mănânce în cantitate suficientă pe cale orală. Dincolo de a 10-a zi, vorbim despre alimentația întârziată, care în mod ideal nu ar trebui niciodată impusă pacienților cu terapie intensivă.
Introducere
Considerată de mult timp ca un tratament adjuvant în terapie intensivă, nutriția artificială face acum parte din tratamentele de susținere, la fel ca ventilația artificială sau hemodializa. Într-adevăr, tehnicile de nutriție artificială au progresat rapid în ultimii ani, în special cele de nutriție enterală. Primul obiectiv al nutriției artificiale este prevenirea dezvoltării malnutriției prin administrarea de substraturi energetice, proteine și micronutrienți. La pacienții cu terapie intensivă, există acum alte obiective: 1) modularea răspunsurilor inflamatorii: administrarea acizilor grași polinesaturați și a micronutrienților în insuficiența respiratorie acută; 2) modulează răspunsurile imune: imuno-nutriție; 3) modulează starea antioxidantă: micronutrienți antioxidanți (vitaminele C, E, seleniu și zinc); 4) menține integritatea și funcțiile digestive: nutriție enterală; 5) promovează funcția organelor deteriorate: administrarea de glucoză-insulină-potasiu.
Malnutriția se poate dezvolta rapid la pacienții cei mai sever atacați, deoarece metabolismul energetic al acestora, precum și răspunsul la nutriție sunt foarte modificate. Acești pacienți dezvoltă răspunsuri metabolice, dintre care cele mai caracteristice includ o creștere a cheltuielilor energetice de repaus (hipermetabolism), catabolism proteic și hiperglicemie după rezistența țesuturilor la insulină. 1 Astfel, la arsurile severe, victimele politraumatismului și pacienții care suferă de infecție severă, se observă, de asemenea, o modificare a răspunsului la nutriție: chiar și sprijinul nutrițional maxim nu este capabil să contracareze nici catabolismul proteinelor, nici gluconeogeneza. Urmează o eroziune treptată a masei slabe, în ciuda aportului maxim de energie și nutriție. Acest lucru este dovedit de constatarea unei negativități persistente a echilibrului azotat și de studii de compoziție corporală, care arată o topire treptată a compartimentului proteic cu o expansiune a masei grase la pacienții cu traume sau infecții severe care primesc nutriție enterală hipercalorică. 2
Lucrări recente sugerează că inițierea timpurie a nutriției enterale are efecte benefice asupra evoluției clinice a pacienților cu traume severe, arsuri și edem pulmonar lezional. 3 Toate aceste elemente sugerează că timpul necesar pentru a începe nutriția artificială este un element important al strategiei nutriționale în terapie intensivă. Această revizuire își propune să rezume informațiile disponibile cu privire la efectele momentului nutriției în terapie intensivă și să sugereze câteva regimuri simple pentru nutriția pacienților agresați.
Definiții
Din păcate, în literatura de specialitate nu există o definiție clară a timpului necesar pentru a începe alimentația artificială. În general, vorbim despre nutriție timpurie, când această perioadă este mai mică de 48 de ore. Unii autori folosesc termenul nutriție imediată, fără a da o definiție clară, motiv pentru care nu îl vom folosi.
Vorbim de nutriție convențională, când aceasta este introdusă la 5-10 zile după atac. Corespunde celei mai frecvente modalități din practica clinică. Nutriția este considerată a fi întârziată dacă nu începe în termen de zece zile de la atac. Nutriția preoperatorie poate fi utilizată la pacienții care necesită o intervenție chirurgicală electivă. Acest mod de nutriție nu va fi discutat aici, deoarece nu este aplicabil la majoritatea pacienților cu terapie intensivă.
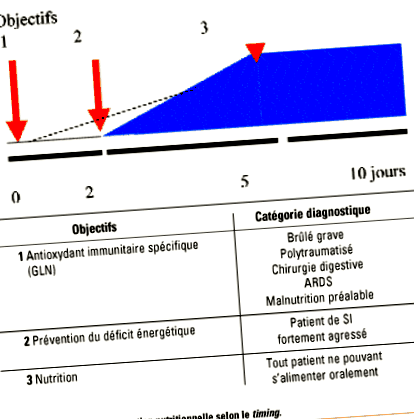
Tabelul 1 rezumă diferitele tipuri de suport nutrițional în funcție de timpul de pornire, precum și câteva indicații privind utilizarea lor în practica clinică.
Efectele postului
Omul normal este construit pentru a suporta perioade prelungite de post, fără consecințe grave. Mai multe mecanisme de adaptare permit organismului să tolereze câteva săptămâni de post absolut: reducerea activității fizice, reducerea cheltuielilor de energie de repaus, reducerea pierderilor de proteine și a gluconeogenezei. Din a 3-a zi de post, există o activare a proceselor de cetogeneză, care duc la sinteza corpurilor cetonice. Acestea sunt utilizate de multe țesuturi din corp, inclusiv de creier. Acest lucru are ca rezultat o reducere a cerințelor obligatorii ale organismului pentru glucoză, care este asociată cu o scădere paralelă a catabolismului proteinelor.
Aceste mecanisme de gestionare a postului nu sunt activate la pacientul cu terapie intensivă. Eliberarea hormonilor de stres și a mediatorilor inflamației duce la modificări ale metabolismului energetic care includ aproape abolirea cetogenezei. Reducerea progresivă a catabolismului azotului observată la subiectul normal în timpul unui post prelungit nu are loc la pacientul atacat sever. Ca urmare, postul duce la accelerarea catabolismului tisular.
Asociația Americană de Nutriție Enterală și Parenterală (ASPEN) a recomandat în 1993 să nu depășească 7-10 zile de post la pacienții cu terapie intensivă. 4 Evoluția practicii clinice și identificarea efectelor favorabile ale nutriției enterale timpurii au determinat nutriționiștii cei mai intensivi să scurteze acest timp la 3-7 zile. 5
Nutriția enterală timpurie: conceptul
Obiectivele nutriției enterale timpurii nu sunt energice așa cum sa subliniat anterior. Este vorba despre aducerea substanțelor nutritive în lumenul intestinal pentru a promova menținerea mucoasei digestive și a substanțelor nutritive specifice care pot întări apărarea sistemică antioxidantă și imună. Acesta este motivul pentru care utilizarea nutriției enterale timpurii este adesea cuplată cu utilizarea dietelor imunomodulatoare și a micronutrienților antioxidanți (vitaminele C și E, seleniu, zinc).
Nutriție parenterală timpurie
O revizuire a literaturii nu oferă niciun argument pentru utilizarea acestei tehnici nutriționale. Două studii controlate au comparat efectele nutriției parenterale timpurii cu o dietă fără nutriție artificială la pacienții cu pancreatită acută sau care au suferit transplant hepatic: nu s-a demonstrat niciun beneficiu clar. 7,8 Un studiu controlat care a comparat nutriția enterală cu sau fără adăugarea de nutriție parenterală la copiii grav arși a arătat o creștere a mortalității în grupul suplimentat. 9 Un studiu recent efectuat la pacienții cu terapie intensivă pentru adulți, care au primit nutriție enterală cu conținut scăzut de calorii, cu sau fără nutriție intravenoasă, nu a arătat efecte clinice favorabile. 10 Diverse studii experimentale și clinice arată că nutriția parenterală timpurie poate crește intensitatea răspunsurilor inflamatorii la agresiune. 11 Prin urmare, putem concluziona că nu există loc pentru nutriția parenterală timpurie în terapie intensivă.
Efectele nutriției enterale timpurii
Beneficiile nutriției enterale la pacientul grav rănit sunt bine cunoscute, dar nu neapărat dovedite clinic. 3 Nutriția enterală îmbunătățește numeroase funcții digestive (menținerea mucoasei, permeabilitatea mucoasei, funcția imună), are avantaje metabolice, în special în ceea ce privește reglarea nivelului de zahăr din sânge și face posibilă reducerea riscului de infecție asociat cu nutriția parenterală. Aceasta explică de ce nutriția enterală este considerată astăzi drept cea mai potrivită formă de sprijin nutrițional pentru pacientul agresat. Studii recente subliniază faptul că momentul nutriției și compoziția dietei administrate sunt, de asemenea, importante.
Cu toate acestea, o revizuire sistematică a literaturii nu permite să se tragă o concluzie definitivă asupra valorii și indicațiilor nutriției enterale timpurii în terapie intensivă. În stadiul actual al cunoștințelor, se poate recomanda utilizarea acestui tip de suport nutrițional la pacienții care suferă de traume severe sau arsuri sau după o intervenție chirurgicală abdominală majoră, în special în contextul unei intervenții chirurgicale împotriva cancerului. 3
Fezabilitatea și toleranța alimentării enterale timpurii
Unul dintre avantajele utilizării nutriției parenterale este ușurința de administrare. Utilizarea nutriției enterale este într-adevăr dificilă la pacienții cu terapie intensivă care suferă de insuficiență acută a organelor. Acest lucru este bine observat la pacienții cu arsuri, al căror tract digestiv poate fi utilizat la internarea în centrul de arsuri. Datele din literatura de specialitate și experiența colectată în centrul nostru arată că este mai dificil să asigurăm o aprovizionare enterală adecvată la pacienții cei mai grav arși, precum și la cei care suferă de insuficiență multiplă a organelor. 13 Numeroase studii efectuate la pacienții cu terapie intensivă confirmă aceste date: nutriția enterală este mai dificilă la cei mai grav bolnavi pacienți. La acest grup de pacienți, este adesea necesar să se combine nutriția parenterală cu nutriția enterală, atunci când aporturile calorice tolerate de calea enterală sunt insuficiente pentru a acoperi toate necesitățile energetice.
Utilizarea nutriției enterale este contraindicată la un număr mic de pacienți cu terapie intensivă. Acest lucru este valabil la pacienții cu perturbarea integrității anatomice a tractului digestiv, cu un ileus mecanic sau care suferă de ischemie digestivă sau șoc sever.
Sinteză
Utilizarea nutriției artificiale în terapie intensivă este condiționată de mulți factori: starea medicală de bază, tipul și severitatea insuficienței organelor, tipul tratamentului de susținere, precum și starea funcțională a tractului digestiv. În general, ar trebui să se utilizeze mai întâi nutriția enterală. Se poate recomanda inițierea precoce la pacienții cu traume severe sau arsuri și insuficiență respiratorie acută de tip edem pulmonar lezional. În alte categorii de diagnostic, nutriția artificială este inițiată în decurs de 5-7 zile de la admiterea la terapie intensivă la pacienții care nu pot relua nutriția orală eficientă. Alimentația întârziată nu are loc la pacienții care suferă de stres major. Nutriția parenterală este utilizată la pacienții intoleranți la nutriția enterală: nutriție parenterală exclusivă la pacienții la care orice aport digestiv este imposibil, suplimentarea intravenoasă la pacienții la care aporturile digestive sunt insuficiente. În prezent nu există loc pentru nutriția parenterală timpurie. Tabelul 1 rezumă aceste recomandări.
- Pachypleuritis când și cum să investighezi Swiss Medical Journal
- Nutriția enterală și staza gastrică beneficiază de procinetică - Swiss Medical Review
- Oncologie și anorexie place des orexigènes - Swiss Medical Review
- Periartrita șoldului - Swiss Medical Journal
- Pedalați sau alergați Diferențe fiziologice între ciclism și alergare - Swiss Medical Review